بیناییسنجی یک سری از معاینات پزشکی برای تشخیص مشکلات بینایی و بیماریهای چشمی است. اپتومتریست با استفاده از ابزارهای مختلف، سلامت قرنیه، عدسی و شبکیه چشم را بررسی و در صورت لزوم عینک یا لنزهای تماسی تجویز میکند. تغییر شکل قرنیه و عدسی از اختلالهای متداولی هستند که منجر به تاری دید میشوند و استفاده از عینک با عدسیهای محدب یا مقعر یکی از روشهای درمان آنها است. به علاوه پیش از هر جراحی چشم بررسی تمام ویژگیهای نوری و ساختاری چشم ضروری است.
بیناییسنجی یا اپتومتری چیست؟
بیناییسنجی یا اپتومتری چیست؟
بیناییسنجی یک روش برای تشخیص و درمان اختلالات بینایی است. در این روش اپتومتریست با استفاده از ابزارهای مختلف ویژگیهای نوری قرنیه، عدس و شبکیه را بررسی و تغییرات ایجاد شده نسبت به وضعیت نرمال را ثبت میکند. بسیاری از این اختلالات به دلیل تغییر قدرت قرنیه و عدسی در متمرکز کردن نور بر روی شبکیه ایجاد میشود. به همین دلیل پس از بررسی اختلالات، در صورت لزوم با تجویز عدسیهای محدب، مقعر یا استوانهای به شکل عینک یا لنزهای تماسی این اختلالات جبران میشود. انجام تستهای بیناییسنجی یکی از پیشنیازهای ضروری جراحیهای مختلف چشم برای اصلاح عیوب انکساری، اختلالات بینایی ایجادشده به دلیل تغییر ساختار عدسی (آب مروارید و پیرچشمی) و آسیبهای شبکیه است.
سیستم اپتیکی چیست؟
عبور پرتوها از یک محیط با تراکم کمتر (ضریب شکست کمتر) به محیط با تراکم بیشتر (ضریب شکست بیشتر) منجر به کاهش سرعت نور، انحراف نور از مسیر و شکست نور میشود. زاویه پرتو تابش با خط عمود بر مرز دو محیط زاویه تابش و زاویه شکست پرتو با این خط زاویه شکست نام دارد. زمانی که نور از محیط با تراکم بیشتر وارد محیط با تراکم کمتر میشود، زاویه تابش از زاویه شکست بیشتر و زمانی که نور از محیط با تراکم کمتر وارد محیط با تراکم کمتر میشود، زاویه تابش از زاویه شکست کمتر است. این پدیده در چشم سبب همگرایی نور در شبکیه و تشکیل تصویر میشود.
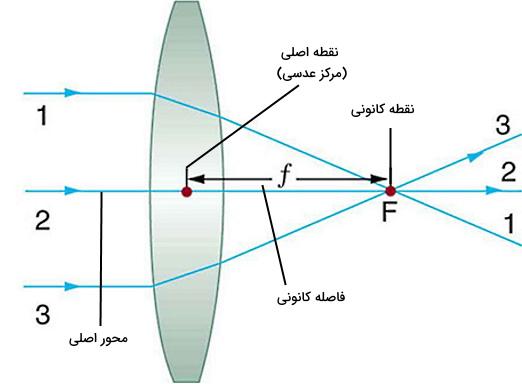
قرنیه و عدسی چشم دو عدسی محدب هستند. در عدسیهای محدب پرتوهای موازی نور پس از شکست بهوسیله عدسی در نقطهای به نام کانون عدسی متمرکز میشوند. این نقطه روی محور اصلی عدسی قرار دارد و در دو طرف عدسی ایجاد میشود. محور اصلی خطی فرضی و عمود بر سطح عدسی است. نور عبوری از این محور بدون شکست از عدسی خارج میشود. نقطه مرکزی این محور در عدسی، نقطه اصلی و فاصله نقطه کانونی تا آن، فاصله کانونی نام دارد. هر چه فاصله کانونی عدسی کمتر باشد، توان آن در متمرکز کردن نور بیشتر است.
ساختار اپتیکی چشم
ساختار اپتیکی چشم
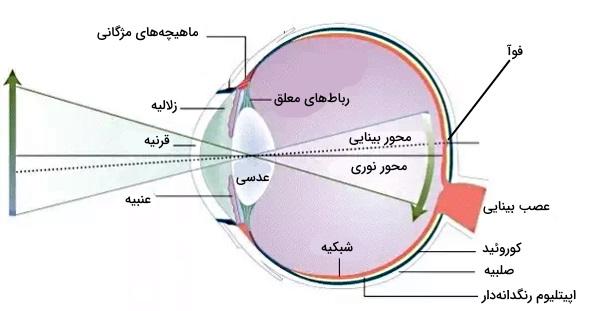
چشم انسان از یک بخش اپتیکی و یک بخش عصبی تشکیل شده است. قرنیه، دهانه، عدسی و مایع میان این ساختارها بخشهای اپتیکی چشم هستند که نور را به بخشهای داخلی چشم انتقال میدهند. بخش عصبی از سلولهای شبکیه تشکیل شده است که پیام عصبی ایجاد بهوسیله تحریک نوری را به مغز انتقال میدهد. ضریب شکست نور و میزان متمرکز شدن پرتوهای نور در هر یک از این بخشها متفاوت است.
قرنیه: قرنیه بخش شفاف بخش خارجی جلوی کره چشم در انسان است. انحنای بخش خارجی این ساختار حدود ۷٫۸ میلیمتر و انحنای بخش داخلی آن حدود ۶٫۵ میلیمتر است. ضخامت قرنیه از مرکز به لبهها به دلیل افزایش رشتههای کلاژن در استرومای محیطی افزایش مییابد. این بخش نور ورودی به چشم را با قدرت حدود ۴۳ دیوپتر همگرا میکند. قرنیه از لایههای سلولی و ماتریکسی مختلفی تشکیل شده است. روی این ساختار لایهای از اشک قرار دارد اما نازک بودن آن تغییری در قدرت اپتیکی قرنیه ایجاد نمیکند. ضخامت این بخش از ساختار اپتیکی چشم با افزایش سن کاهش مییابد. قرنیه پرتوهای موازی نور ورودی به چشم را همگرا میکند.
دهانه: دهانه سوراخی وسط عنبیه است که اندازه آن بهوسیله عضلات عنبیه تغییر میکند. افزایش و کاهش قطر دهانه میزان نور ورودی به چشم را تنظیم میکند. دهانه با اثر بر پراکندگی نور، عمق کانونی و شکست نور، کیفیت تصویر ایجاد شده را تغییر میدهد.
عدسی: عدسی ساختار اپتیکی بعدی در چشم است. قطر عدسی در مرکز از کنارهها بیشتر و از دو طرف محدب با ضریب شکست نور حدود ۱٫۳۸ در مرکز و ۱٫۴۱ است. قطر عدسی چشم برخلاف سیستمهای اوپتیکی برای نشان دادن اجسام مختلف تغییر میکند. کشیدگی عضلات مژگانی و رباطهای معلق متصل به لبههای عدسی در پاسخ به سیستم عصبی تغییر کرده و قطر عدسی را تغییر میدهد. عدسی نور را روی گیرندههای نوری شبکیه متمرکز میکند.
زلالیه: زلالیه مایع شفاف مانند پلاسما با غلظت پروتئینی کمتر است که فضای بین قرنیه و عنبیه را پر میکند.
جامد: جامد مادهای ژلهای با غلظت بالای هیالورونیکاسید است که فضای بین عدسی و شبکیه را پر میکند.
گیرندههای نوری: گیرندههای نوری استوانه و مخروطی شبکیه در پاسخ به نور با طول موجهای متفاوت تحریک میشوند. گیرندههای استوانهای در نور کم و گیرندههای مخروطی در نور زیاد تحریک میشوند. تحریک گیرندههای مخروطی با طول موجهای مختلف نور به تشخیص رنگ کمک میکند. این گیرندهها در تمام بخشهای شبکیه در پشت کره چشم قرار دارند. اما تعداد آنها در لکه زرد یا “ماکولا” (Macula) و فرورفتگی مرکزی آن یا “فوآ” (fovea) بیشتر است.
تشکیل تصویر در چشم
در بخشهای پیشین این مقاله توضیح دادیم که اپتومتری چیست و از چه بخشهایی تشکیل شده است. در این بخش، عملکرد تشکیل تصویر در چشم را مورد بررسی قرار میدهیم. قرنیه و عدسی عمل میکنند مشابه یک عدسی نازک. نوری که از جسم منعکس میشود بعد از عبور از این بخشها و تمرکز بیشتر بر روی شبکیه، تصویر تشکیل میدهد. نوری که از بخشهای بالایی میدان دید (جسم) به چشم وارد میشود، گیرندههای نوری بخشهای پایینی شبکیه و نوری که از بخشهای پایین میدان دید (جسم) به چشم وارد میشود، گیرندههای نوری بخشهای بالایی شبکیه را تحریک میکند. به همین دلیل، نورونها با الگوی وارونهای تحریک میشوند. اما تصویر در مغز با الگوی واضح جسمی تشکیل میشود.
محورها و زوایا در اپتومتری چشم
محورها و زوایا در اپتومتری چشم
سیستم اپتیکی چشم انسان از محورها و زوایای فرضی مختلفی تشکیل شده است. محور نوری یا “اپتیکی”، محور بینایی و محور تثبیت سه محور اصلی این سیستم هستند.
محور اپتیکی: محور اپتیکی یک خط فرضی است که از مرکز قرنیه و مرکز عدسی عبور کرده و به بخش داخلی فوآ (نزدیک بینی) در شبکیه متصل میشود. تعیین دقیق مرکز قرنیه در معاینات مشکل است. به همین دلیل، مرکز مردمک به عنوان محور اپتیکی مورد نظر قرار میگیرد. این محور مسیر نور در چشم را نشان میدهد. نقاط مهمی که روی این محور مشخص میشوند، شامل نقطه اصلی، نقطه نودال، مرکز چرخش، نقطه کانونی اولیه و نقطه کانونی ثانویه هستند.
نقطه اصلی: این نقطه در فاصله ۱٫۵ میلیمتری بخش داخلی قرنیه قرار دارد.
نقطه نودال (N): نقطه فرضیای است که در فاصله ۷ میلیمتری پشت قرنیه قرار دارد و تقریباً ثابت در حرکات چشمی مانند تغییرات دیداری است.
مرکز چرخش: این نقطه در فاصله ۱۳٫۵ میلیمتر پشت بخش داخلی قرنیه قرار دارد و چشم در تمام جهات حول آن چرخش میکند.
نقطه کانونی اولیه: این نقطه خارج از چشم و در ۱۵٫۷ میلیمتری جلوی قرنیه قرار دارد.
نقطه کانونی ثانویه: این نقطه محل تمرکز نور روی شبکیه است و در فاصله ۲۲٫۲ میلیمتری پشت قرنیه قرار دارد.
محور بینایی: محور بینایی یک خط فرضی بین نقطه تثبیت، نقطه نودال و Fovea شبکیه است.
محور تثبیت: محور تثبیت یک خط فرضی بین نقطه تثبیت و مرکز چرخش چشم است.
تلاقی این محورها در چشم مکانهای زوایایی چشم را شکل میدهد. این زوایا شامل زاویه آلفا، زاویه گاما و زاویه کاپا هستند.
زاویه آلفا: زاویهای است که بین محور نوری و بینایی تشکیل میشود.
زاویه گاما: زاویهای است که بین محور نوری و تثبیت در مرکز چرخش چشم تشکیل میشود.
زاویه کاپا: زاویهای است که بین محور بینایی و خط مردمک (محور اپتیکی) تشکیل میشود. معمولاً اندازه آن قابل تعیین است.
محاسبه توان اپتیکی چشم
به دلیل خمیدگی قرنیه بیشتر شکست نور (دو-سوم) ورودی به چشم در این بخش از ساختار اپتیکی چشم ایجاد میشود. تفاوت بین ضریب شکست قرینه و هوا منجر به این شکست نور میشود. به علاوه توان قابل تغییر عدسی به این شکست نور کمک میکند. هر چه این مقدار بیشتر باشد، میزان شکست نور در چشم بیشتر است. این عدد را با استفاده از معادله زیر محاسبه میکنیم. در این معادله F توان اپتیکی،
P
′
دومین نقطه اصلی در داخل چشم،
F
′
نقطه کانونی دوم در شبکیه و
n
′
ضریب شکست زجاجیه است. با استفاده از این فرمول توان اپتیکی چشم فرد سالم حدود ۶۰ دیوپتر است.
فیلد دید در اپتومتری چیست؟

فیلد دید در اپتومتری چیست؟
فیلد دید حداکثر منطقهای است که بدون حرکت سر یا چشمها دیده میشود. برای تعیین فیلد دید هر دو چشم به یک نقطه خیره میشوند و تمام اجسام بالا، پایین، چپ و راست چشمها در فیلد دید قرار دارد، اما اجسامی که در مرکز فیلد دید قرار دارند معمولاً واضحتر دیده میشوند. به سنجش فیلد دید در اپتومتری، پریمتری یا تورینه سنجی گفته میشود. در زمان انجام پریمتری که چشم به یک نقطه خیره شده است، فیلد دید را میتوان مخروطی در نظر گرفت که راس آن فوآ با بیشترین حساسیت به نور و قاعده آن بخشهایی است که کمترین حساسیت به نور را دارند. قاعده این هرم در بالا، پایین و بخش نزدیک بینی شبکیه زاویهای حدود ۶۰ درجه و در بخش نزدیک گیجگاه زاویهای حدود ۱۰۰ درجه با راس (فوآ) دارد.
به منطقهای از فیلد دید که بینایی کاهش یافته اسکوتومای نسبی و به بخشی که بینایی کاملا از بین رفته اسکوتومای کامل گفته میشود. در اپتومتری برای توضیح اسکوتومای کامل، نقطه کور نام دارد. این نقاط ممکن است به دلیل اختلالهای بافت عصبی شبکیه، عصب بینایی یا مراکز کنترل بینایی در مغز ایجاد شود.
سنجش دامنه دید در اپتومتری
اگر تا این بخش از مطلب مجله ما را همراهی کرده باشید، متوجه شدهاید که اپتومتری چیست، ویژگیهای اپتیکی چشم مربوط به کدام ساختارها است و تصویر در کدام بخش چشم تشکیل میشود. در این بخش آزمونهای مربوط به سنجش دامنه دید را توضیح میدهیم. آزمون مقابله دامنه دید، پریمتری خودکار ثابت، آزمون حرکتی دامنه دید، «پریمتری دو برابر شدن فراوانی» (Frequency Doubling Perimetry)، الکترورتینوگرافی و «تابلوی مربعی آمسلر» (Amsler Grid) روشهای سنجش دامنه دید هستند. استفاده از پریمتری خودکار ثابت و آزمون حرکتی دامنه دید متداولتر است.
آزمون مقابله دامنه دید: آزمون مقابله دامنه دید، سادهترین روش سنجش دامنه دید است. در این روش بیمار یک چشم خود را میبندد و چشم دیگر او به یک نقطه خیره میشود. اپتومتریست انگشتان دست یا جسم دیگری را در ناحیه حاشیهای دامنه دید قرار داده و از بیمار میخواهد تعداد انگشتان دست یا جسم را بدون حرکت سر تشخیص دهد.
پریمتری خودکار ثابت: در این روش به کمک سیستمهای اتوماتیک نقشه دقیقی از دامنه دید فرد ثبت میشود. در این روش پرتوهای نور مستقیم بهوسیله دستگاه به بخشهای مختلف چشم بیمار تابیده میشود و دستگاه اسکوتومای دامنه دید را ثبت میکند. به کمک این آزمون میتوان اسکوتومای بخشهای حاشیهای دامنه دید را مشخص کرد.
آزمون حرکتی دامنه دید: در این روش از حرکت نور به جای نورهای چشمکزن برای سنجش دامنه دید و ثبت بخشهایی از دامنه که نور را دریافت نمیکنند، استفاده میشود.
پریمتری دو برابر شدن فراوانی: در این روش استوانههای عمودی (معمولا سیاه و سفید) در بازه زمانی و با سرعت متفاوت در صفحه پریمتری ظاهر میشود. عدم مشاهده تصاویر نشانه اسکوتوما در بخشهایی از دامنه دید است.
الکترورتینوگرافی: در این آزمون جریان الکتریکی گیرندههای نوری در شبکیه بررسی میشود. برای انجام این آزمون چشم بیمار پس از بیحسی موضعی بهوسیله اسپکولوم باز نگه داشته شده و الکترود کوچکی روی قرنیه قرار داده میشود. سپس نور با الگوهای مختلف بهوسیله دستگاه به چشم تابیده شده و جریان الکتریکی چشم در پاسخ به نور اندازهگیری میشود. به کمک این روش میتوان اسکوتومایی که به دلیل آسیب شبکیه ایجاد شده است را تشخیص داد.
تابلوی مربعی آمسلر: استفاده از تابلوی مربعی آمسلر یکی از روشهای ابتدایی سنجش دامنه دید است. در این روش بیمار به یک نقطه در مرکز تابلوی مربعی خیره شده و بخشهایی از تابلو که تار و موجدار دیده شده یا اصلاً دیده نمیشود را به اپتومتریست اعلام میکند.
علت ایجاد سکوتوما چیست؟
پرتوهای نوری که از اشیاء در اقسام مختلف این دامنه دریافت میشوند، در بخشهای مختلف شبکیه تحریکپذیری را ایجاد میکنند. در هر چشم، پرتوهای نوری از سمت چپ دامنه دید، گیرندههای نوری سمت راست شبکیه و پرتوهای نوری از سمت راست دامنه دید، گیرندههای نوری سمت راست شبکیه را تحریک میکنند. با همین الگو، پرتوهای نوری از بالای دامنه دید، گیرندههای نوری بخش پایینی شبکیه و پرتوهای نوری از پایین دامنه دید، گیرندههای نوری بخش بالایی شبکیه را تحریک میکنند. شاخههای عصبی بینایی (عصب کرانیال ۲ | CN II) پیامهای عصبی ایجاد شده به دلیل تحریک نور را به مراکز کنترل بینایی در مغز منتقل میکنند. محل تلاقی شاخه عصبی که پیامهای سمت راست دامنه دید چشم راست و سمت چپ دامنه دید چشم چپ را منتقل میکند، پشت چشمگی بینایی را تشکیل میدهد.
در این محل، پیامهای عصبی دریافت شده از سمت راست دامنه دید چشم راست به مرکز کنترل سمت چپ پس سر و پیامهای عصبی دریافت شده از سمت چپ دامنه دید چشم چپ به مرکز کنترل سمت راست پس سر منتقل میشود. پیامهای عصبی دریافت شده از بخش پایینی شبکیه از بالای دامنه دید به لوب گیجگاهی و پیامهای عصبی دریافت شده از بخش بالایی شبکیه از پایین دامنه دید به لوب آهیانه منتقل میشود.
بخشی از شاخههای عصب بینایی پیامهای عصبی را به برجستگیهای بالایی منتقل میکند. این بخش معمولاً در مواجهه با خطر یا درد ناگهانی فعال میشود و با انقباض ماهیچههای اسکلتی گردن یا چشم به حرکت سر و چشم در جهت موقعیت احتمالاً خطرناک کمک میکند. بخش دیگر عصب به هسته زانویی جانبی (LGN) منتقل میشود. پیامهای عصبی از این هسته تالاموس به قشر اولیه (تشخیص اینکه جسمی در دامنه دید قرار دارد) و ثانویه بینایی (تشخیص اینکه جسم دیده شده در دامنه دید چیست) منتقل میشود.
صدمات شبکیه سمت راست در چشم راست و چپ به همراه ایجاد سکوتوما در سمت چپ دامنه دید هر دو چشم همراه است. در صورتی که شبکیه یک چشم آسیب ببیند، سکوتوما تک چشمی یا “مونوآکولار” ایجاد میشود و اگر شبکیه هر دو چشم آسیب ببیند، سکوتوما دو چشمی یا “بایآکولار” به وجود میآید. صدمه به عصب بینایی چشم راست یا چپ قبل از محل تلاقی بینایی باعث از بین رفتن کامل دامنه دید و نابینایی میشود. صدمه به عصب بینایی در محل تلاقی بینایی باعث از دست دادن سمت راست دامنه دید چشم راست و سمت چپ دامنه دید چشم چپ میشود. این اختلال باعث میشود که فرد تنها اجسامی را که در وسط دامنه دید قرار دارند را ببیند، توصیف تونلی دارد.
صدمه به مسیر عصبی راست (عصب بینایی پس از محل تلاقی بینایی) باعث از دست دادن دامنه دید چپ هر دو چشم میشود و صدمه به مسیر عصبی چپ باعث از دست دادن دامنه دید راست در هر دو چشم میشود. صدمه به مرکز کنترل بینایی در لوب گیجگاهی یا رشتههای عصبی که پیام تالاموس (سمت چپ) را به این بخش انتقال میدهند باعث از دست دادن یک چهارم بالایی و راست هر دو چشم میشود. صدمه به رشتههای عصبی سمت چپ که پیام را از تالاموس به لوب آهیانه منتقل میکنند با از دست دادن یک چهارم پایینی و راست دامنه دید هر دو چشم همراه است. صدمه همزمان به رشتههای عصبی این دو بخش باعث از دست دادن نیمه راست دامنه دید هر دو چشم میشود. صدمه در سمت راست باعث از بین رفتن یک چهارم بالایی، پایینی یا نیمی از دامنه دید در سمت چپ هر دو چشم همراه است.
تطابق در اپتومتری چیست ؟
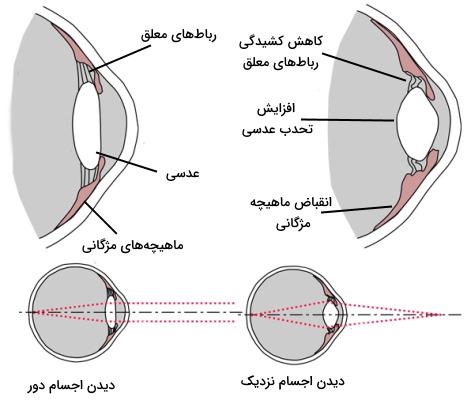
تطابق در اپتومتری به توانایی واضح دیدن اجسام نزدیک اشاره دارد. در این فرایند، تغییر شکل عدسی باعث تغییر قدرت انکسار این بخش از سیستم اپتیکی چشم میشود. در بخش قبلی این مقاله، توضیح داده شد که عدسی از طریق رباطهای معلق به ماهیچههای مژگانی و بافت دیواره چشم متصل میشود. پرتوهای نور ورودی از اجسام دور تقریباً موازی هستند و با شکست کمتری روی شبکیه متمرکز میشوند. برای مشاهده اجسام دور، ماهیچههای مژگانی در حالت استراحت قرار دارند و طول آنها بیشتر است. در نتیجه، کشیدگی بیشتر رباطها تحدب عدسی را کاهش میدهد. در این حالت شعاع سطح داخلی عدسی حدود ۶ میلیمتر و شعاع سطح داخلی آن حدود ۱۰ میلیمتر است. اما نور ورودی از اجسام نزدیک پراکندگی بیشتری دارد و برای متمرکز شدن آنها روی شبکیه، عدسی محدبتری نیاز است.
برای واضح دیدن اجسام نزدیک، ماهیچههای مژگانی منقبض میشوند و طول آنها کاهش مییابد. در نتیجه، کشیدگی رابطهای معلق افزایش و تحدب عدسی افزایش مییابد. علاوه بر این، جلو کشیده شدن ماهیچههای مژگانی در زمان انقباض، عدسی را جلو میکشد و فاصله جسم تا عدسی کاهش مییابد. در این حالت، شعاع سطح داخلی و خارجی عدسی ۶ میلیمتر است. حداقل فاصلهای که عدسی در حالت استراحت تصویر واضحی از اجسام تشکیل میدهد، به عنوان نقطه دور (R) شناخته میشود و نزدیکترین فاصلهای که با تغییر قطر عدسی (تطابق) تصویر واضحی از اجسام تشکیل میشود، به عنوان نقطه نزدیک (P) نامیده میشود. فاصله بین این دو نقطه حد تطابق و اختلاف بین قدرت همگرایی چشم در فاصله دور و نزدیک، دامنه تطابق نامیده میشود. دامنه تطابق چشم با افزایش سن کاهش یافته و پس از ۶۰ سالگی به حدود صفر میرسد. دامنه تطابق چشم را میتوان در اپتومتری با استفاده از “جدول دوندر” (Donder’s Table) و “فرمول دوان هافستر” (Duane-Hofstetter) محاسبه کرد.
حدت بینایی در اپتومتری چیست ؟

حدت بینایی در اپتومتری چیست ؟
وضوح بینایی در اپتومتری به توانایی چشم در تشخیص جزئیات اجسام و تمایز دو جسم از هم اشاره دارد. این توانایی به معنی تشخیص دو نقطه در محیط اطراف، تشخیص طول موجهای مختلف نور و تشخیص تغییرات تصویر در هر لحظه است. با اندازهگیری وضوح بینایی، میتوان توانایی چشم در تشخیص اینکه آیا اجسام بسیار کوچک در میدان دید چشم قرار دارد یا نه، تشخیص دو جسم بسیار نزدیک به هم، تشخیص الگوهایی که قبلا دیده شده و تشخیص اینکه آیا دو خط موازی در امتداد هم قرار دارند یا نه، را مشخص میکند. وضوح بینایی برای تمایز دو جسم در میدان دید در چشم سالم بین ۰٫۵ تا ۱ درجه است. به معنی اینکه اگر اختلاف زاویه دید ایجاد شده بین دو تصویر کمتر از ۰٫۵ باشد، چشم آنها را به عنوان یک جسم تشخیص میدهد.
وضوح بینایی در بخشهای محیطی شبکیه تقریباً ثابت و بسیار کمتر از fovea است. علت این اختلاف، تفاوت تعداد گیرندههای نوری استوانهای و مخروطی در بخشهای مختلف شبکیه است. گیرندههای مخروطی طیف زیادی از نور را شناسایی میکنند و تعداد آنها در fovea بیشتر است و متمرکز شدن نور در این نقطه وضوح بینایی را افزایش میدهد. در بعضی اختلالها به دلیل تغییر شکل یا قدرت انکساری ساختارهای اپتیکی چشم، نور در fovea متمرکز نشده و وضوح بینایی کاهش مییابد. به همین دلیل اندازهگیری وضوح بینایی در اپتومتری به تشخیص بسیاری از اختلالات بینایی کمک میکند.
استفاده از “نمودار اسنلن” (Snellen Chart) یکی از متداولترین روشها برای اندازهگیری وضوح بینایی در اپتومتری است. این نمودار یک صفحه سفید است که حروف انگلیسی با رنگ مشکی روی آن نوشته شده است. اندازه این حروف از بالا به پایین کاهش یافته و زاویه بینایی متفاوتی در نقطه نودال ایجاد میکنند. برای انیکه اندازهگیری زاویه نودال راحتتر باشد، در این نمودار از حروفی استفاده میشود که در یک مربع جای میگیرند (E، C، P، F، O، Z، O، D و L) و فرد از فاصله ۶ متری یا ۲۰ ft این حروف را میخواند. عرض این حروف به اندازهای است که در فواصل مختلف زاویه بینایی ۵ درجه در نقطه نودال تشکیل میدهند. کنار هر ردیف فاصلهای که حروف در نقطه نودال زاویه ۵ درجهای تشکیل میدهند نوشته شده است. به عنوان مثال عدد کسری ۲۰/۶۰ در کنار ردیف اول به این معنی است که این حروف در فاصله ۶۰ ft (۱۸٫۳ متر) زاویه ۵ درجهای در چشم تشکیل میدهند. در این فاصله پرتوهای نور تقریباً موازی وارد چشم میشوند و نیازی به تطابق نیست.
بنابراین، اگر حدت بینایی فرد ۲۰/۲۰۰ باشد، این نشان میدهد که در حالی که ما این حدت بینایی را در فاصله ۲۰ فوت اندازه میگیریم، فرد میتواند حروف این ردیف را از فاصله ۲۰۰ فوت نیز تشخیص دهد. در پایان این تست، حدت بینایی فرد بر اساس کسر گزارش میشود. صورت کسر نشاندهنده فاصله فرد از چارت و مخرج کسر کوچکترین حروفی است که واضح دیده شده است. به عنوان مثال اگر حدت بینایی چشم راست فرد ۶/۶ و چشم چپ فرد ۶/۲۴ گزارش شود، این بدان معنی است که چشم راست در فاصله ۶ متری حروف تا ردیف ۶ را واضح میبیند و حدت نرمال دارد. اما چشم چپ در فاصله ۶ متری از چارت حروف تا ردیف ۲۴ را واضح تشخیص میدهد و حد بینایی کمتر از نرمال دارد.
در این روش سنجش حدت بینایی، اگر فرد در فاصله نرمال هیچ یک از حروف را واضح نمیبیند (حتی ردیف اول)، فاصله فرد با چارت کاهش مییابد. اگر فرد حتی در فاصله یک متری از چارت حروف ردیف اول را واضح نمیبیند، اپتومتریست از شمارش انگشتان دست در فواصل مختلف (۳، ۲ و ۱ متری) برای تشخیص بینایی استفاده میکند. در مرحله بعد، اگر فرد تعداد انگشتان را تشخیص ندهد، میتوان از حرکت دست برای تعیین حدت بینایی استفاده کرد. در این روش، حدت بینایی به شکل HM Positive (تشخیص حرکت دست) گزارش میشود. اگر فرد قادر به تشخیص حرکت دست نباشد، از تشخیص نور برای تعیین حدت بینایی استفاده خواهد شد و اگر بیمار نور را تشخیص داد، حساسیت چشم (شبکیه) به نور در ۴ جهت (بالا، پایین، چپ و راست) بررسی میشود.
ابیراهی چشم در اپتومتری
در نتیجه، ناهمگونی چشمی به معنی عدم تمرکز نور در یک نقطه و پخش آن در چشم است. سیستم فیزیولوژیک چشم برای پیشگیری از این موضوع از مکانیسمهای مختلفی استفاده میکند که اختلال در هر یک از آنها منجر به عدم تمرکز نور در شبکیه و تاری دید میشود. این اختلال به دو دسته کم و زیاد تقسیمبندی میشود. نقصهای بالایی از این اختلال شامل آب مروارید، مشاهده یازدهشاخهای و منحرفشدگی هستند که با استفاده از عدسیهای مخروطی یا استوانهای درمان نمیشود و به دلیل تغییر شکل قرنیه یا عدسی ایجاد میشود. نقصهای مربوط به فوکوس شدگی به این اندازههای نامتقارنی که ممکن است حلقههای پیرامونی در نقاط نوری ایجاد کنند. در نور کم که احتمال پراکندگی بیشتری وجود دارد، این ناهمگونی با قدرت بیشتری ایجاد خواهد شد.
ناهمگونی معکوس یا ستاره دنبالهدار زمانی ایجاد میشود که نور از بخشهای مختلف عدسی عبور میکند که بزرگنمایی متفاوتی دارند و دایرههای نامتقارنی از نور در چشم ایجاد میکنند که شبیه یک مخروط تغییر میکند. بیماریهای مرتبط با فوکوس شدگی به این نوع از اختلالات متعلق میشوند. دستگاهی که برای سنجش ناهمگونیهای چشم استفاده میشود، ابیرومتر نام دارد. در این دستگاه نور لیزر به چشم تابانده میشود. نور پس از برخورد با شبکیه منعکس شده و به دستگاه برمیگردد. اگر بازتاب نور لیزر کاملاً شبیه نور اولیه باشد، سیستم اپتیکی چشم مشکلی ندارد. اما تغییر طول موج یا شدت نور بازتابی نشانهای از تغییر شکل عدسی یا قرنیه است.
انواع عیوب انکساری در اپتومتری چیست؟

انواع عیوب انکساری در اپتومتری چیست؟
نقصهای انکساری به دلیل تغییرات ایجاد شده در عدسی، قرنیه یا تغییر اندازه کره چشم ایجاد میشود. در نتیجه نور در مرکز گیرندههای نوری شبکیه متمرکز نشده و فرد اجسام دور یا نزدیک را واضح نمیبیند. زیربینی یا «میوپیا» (Myopia)، بعیدبینی یا «هایپروپیا» (Hyperopia)، خطای شکل، پیری چشم، همراستایی محورها و کاهش توان بینایی عیوب انکساری هستند که دید فرد را تغییر میدهند.
زیربینی: در زیربینی افزایش تحدب قرنیه، افزایش طول محور نوری چشم یا هر دو این تغییرات سبب متمرکز شدن نور اجسام دور در جلوی شبیکه و تغییر محل نقطه کانونی دوم میشود. به همین دلیل فرد اجسام دور را واضح نمیبیند. اما اجسام نزدیک واضح هستند. برای درمان این اختلال از عدسی مقعر استفاده میشود.
بعیدبینی: در بعیدبینی کاهش تحدب قرنیه، کاهش طول محور نوری یا هر دو سبب متمرکز شدن نور پشت شبیکه میشود. در افراد بزرگسال این اختلال منجر به تاری دید اجسام نزدیک و دور میشود. برای درمان این اختلال از عدسی محدب استفاده میشود.
خطای شکل: در خطای شکل تغییر یکنواختی تحدب قرنیه یا عدسی سبب پراکندگی نور و ایجاد چند نقطه کانونی در چشم میشود. در این اختلال فرد اجسام نزدیک و دور را تار میبینید. برای درمان این اختلال از عدسیهای استوانهای استفاده میشود. این عدسیها برخلاف انواع محدب و مقعر نور را در یک نقطه متمرکز نمیکنند.
پیری چشمی: پیری چشمی به دلیل کاهش توانایی تغییر عدسی برای تطابق و دیدن اجسام نزدیک ایجاد میشود. برای درمان این اختلال از عدسیهای محدب برای دیدن اجسام نزدیک استفاده میشود.
همراستایی محورها: ایزومتروپی به دلیل اختلاف قدرت انکساری دو چشم ایجاد میشود. در نتیجه نور هر چشم در نقطه متفاوتی متمرکز میشود. این اختلال ممکن است به دلیل اختلاف کم اندازه کره چشم یا شکل عدسی و قرنیه در دو چشم ایجاد شود که با خطای شکل، بعیدبینی یا زیربینی یک چشم همراه است.
کاهش توان بینایی: آمیلوپیا یا کاهش توان بینایی به دلیل استرابیسم (تغییر حالت کره چشم | لوچی)، نزدیکبینی، بعیدبینی و خطای شکل یکچشم یا کدورت عدسی یک چشم ایجاد میشود.
جمعبندی اپتومتری
در این مقاله از مجله شرح دادیم اپتومتری چیست و چگونه میتوان از آن برای بررسی اختلالات بینایی استفاده کرد. اپتومتری مجموعهای از آزمونها برای بررسی ساختار اپتیکی چشم است که به منظور تشخیص و درمان بیماریهای چشمی اجرا میشود.
بعضی از این اختلالات مانند دوربینی یا بعیدبینی با تجویز لنزهای کمکی (عینک یا لنزهای تماسی) درمان میشود. اما درمان بعضی از مشکلات نیازمند مداخله چشمپزشک و جراحی است. با استفاده از معاینات اپتومتری میتوان بیماریهای میدان دید، ابیراهیهای چشم، تغییرات حدت بینایی و تطابق چشم را بررسی کرد.




